Sezione chirurgia
Amici Obesi Onlus ringrazia SICOB per la realizzazione di questo materiale che riproduciamo integralmente.
Per ogni ulteriore dettaglio fate riferimento al sito ufficiale SICOB.
Bypass Gastrico (RYGB)
A cura di Gianfranco Silecchia – Ultimo aggiornamento Aprile 2022
Storia
Il Bypass Gastrico RY fu realizzato per la prima volta alla fine degli anni ’60 negli USA da Edward Mason e venne utilizzato come intervento chirurgico bariatrico dopo aver osservato un importante calo ponderale nei pazienti sottoposti a resezione parziale dello stomaco per ulcera gastrica.
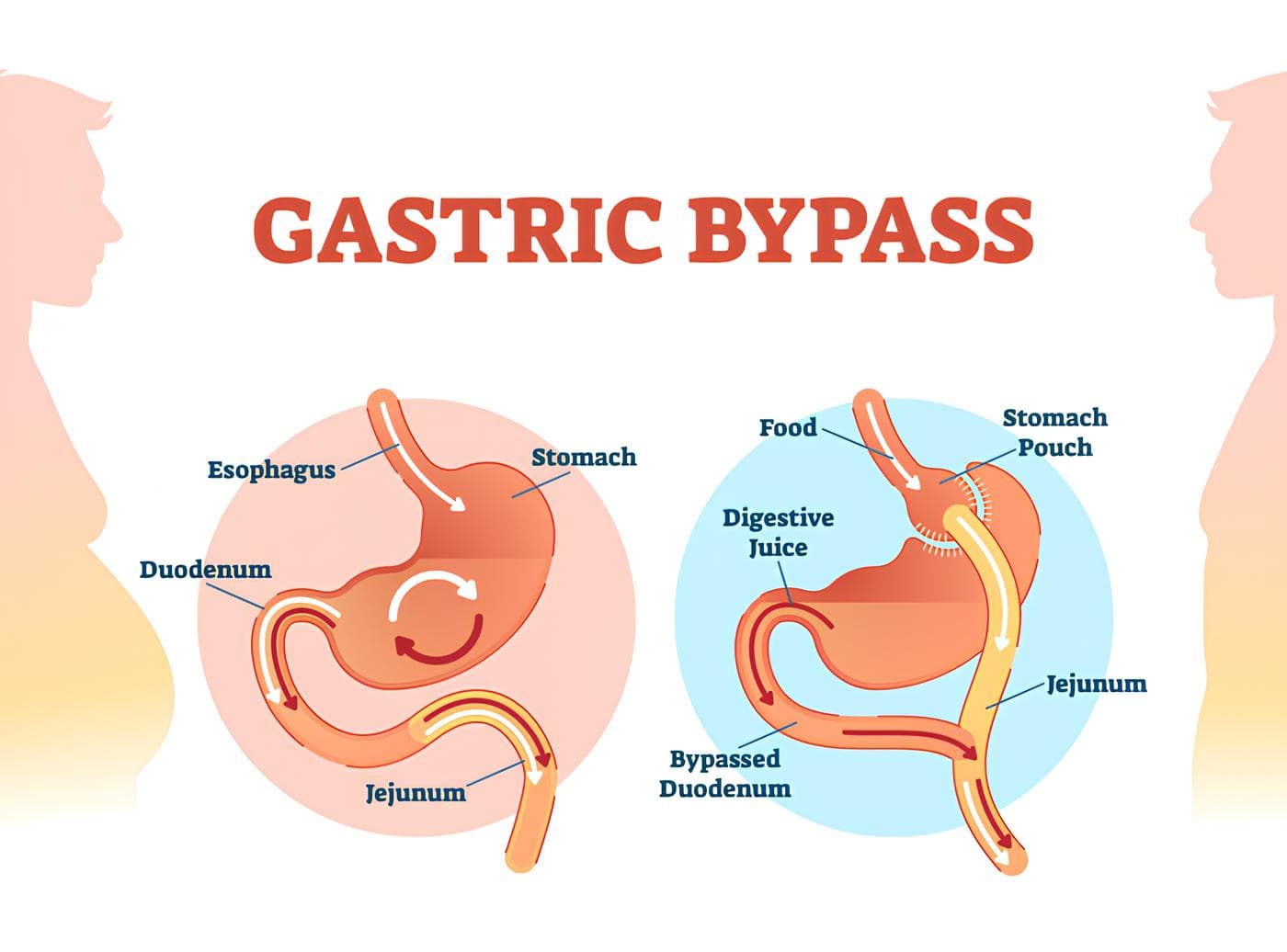
Tecnica Chirurgica e anatomia
L’intervento viene condotto in videolaparoscopia con 3-5 accessi chirurgici e in anestesia generale. Consiste nella creazione di una ”piccola tasca gastrica” (volume di 15-20 ml) alla quale viene anastomizzata un ‘ansa intestinale consentendo al bolo alimentare di saltare nel suo percorso (bypass) lo stomaco, il duodeno ed il primo tratto dell’intestino tenue. Nel RYGB non si asporta alcuna parte dello stomaco o dell’intestino.
Una parte dello stomaco rimane pertanto “esclusa” dal transito alimentare e non sarà più esplorabile per via endoscopica.
Esistono alcune varianti di by pass gastrico, validate dalla letteratura scientifica, che permettono lo studio dello stomaco e del duodeno.
Meccanismo d’azione
Il meccanismo responsabile del calo ponderale è dovuto a molteplici effetti:
- meccanico: restrizione indotta dalla tasca gastrica di esigue dimensioni e conseguente senso di sazietà alla sua distensione;
- ormonale: influenza sulla secrezione di entero-ormoni e centri regolatori ipotalamici di fame/sazietà;
- malassorbitivo: un parziale “malassorbimento” dei grassi si può avere quando l’intestino bypassato (saltato) supera i 200 cm.
RYGB è considerato particolarmente efficace nei pazienti con obesità e malattia da reflusso gastroesofageo in virtù delle modifiche anatomiche indotte (esclusione del fondo gastrico, ricostruzione ad Y) e nei pazienti con obesità e diabete mellito.
Risultati
La durata del ricovero varia tra i due e 4 gg in assenza di complicanze. Nel medio termine (2-3 anni) è documentata una perdita del 65% del peso in eccesso a cui si accompagna una risoluzione del diabete mellito di tipo 2 nell’84% dei pazienti, dell’ipertensione nell’83% e della sindrome da apnee notturne nel 95%. Il calo di peso si mantiene per un lungo periodo (ci sono dati sino a 14 anni ) sia pur con oscillazioni individuali. Tali percentuali possono variare in rapporto alla collaborazione del paziente sulla modifica del comportamento alimentare e stile di vita.
E’ fondamentale la adesione del paziente ad un corretto follow up che può durare tutta la vita.
Complicanze
Sono rare nei centri specializzati, si diversificano per gravità e tempo di insorgenza, le più frequenti sono:
- Fistola o leak anastomotico: deiscenza della sutura che unisce stomaco e intestino o della sutura tra le due anse intestinali;
- Emorragia intestinale: si verifica nelle prime 48-72 h dopo l’intervento;
- Occlusione intestinale;
- Stenosi dell’anastomosi;
- Deficit nutrizionali: anemia da carenza di ferro e/o vitamimina B12 e/o acido folico, osteoporosi da carenza di calcio (nel caso di bypass distali e di mancata assunzione di “integratori”);
- Ulcera anastomotica.
Nella maggior parte dei casi il trattamento di queste complicanze non richiede un intervento chirurgico, anche se talora si può rendere necessario secondariamente a condizioni cliniche instabili o a insuccesso del trattamento conservativo.
ANIMAZIONE INTERVENTO TORe
Informazioni sulla procedura di riduzione dell’anastomosi per via transorale (TORe)
La TORe è una tecnica endoscopica utilizzata per un intervento di revisione di un precedente bypass gastrico Roux-en-Y. Questa procedura, che non lascia cicatrici, aiuta a recuperare il controllo affrontando cambiamenti anatomici che potrebbero aver portato all’aumento di peso.
- Sono stati eseguiti circa 15.000 interventi di revisione bariatrici endoscopici nel mondo.¹
- Sono stati pubblicati più di 150 relazioni e abstract clinici sulla TORe.²
1. Per chi è adatta la TORe?
La procedura TORe è stata progettata per adulti affetti da obesità (IMC superiore a 30 kg/m²) che non sono riusciti a perdere peso o a mantenere una perdita di peso con metodi tradizionali come la dieta e l’esercizio fisico.
Il medico controllerà la tua anamnesi ed eseguirà un esame obiettivo per valutare la tua idoneità alla TORe. Durante la procedura il medico potrebbe anche individuare problemi interni, come ulcere gastriche o gastrite erosiva, che potrebbero impedirti di sottoporti alla procedura.
2. Come funziona la procedura TORe?
Un chirurgo o un gastroenterologo esegue la procedura TORe inserendo una telecamera attraverso la bocca e utilizzando un dispositivo speciale per ridurre il passaggio tra lo stomaco e l’intestino tenue.
Questo può aiutare a perdere peso di nuovo o a prevenire un ulteriore aumento di peso.
- Nessuna incisione o cicatrice
- Procedura svolta sotto anestesia generale con dimissione il giorno stesso per molti pazienti¹¹
- Tasso minore di eventi avversi rispetto agli approcci laparoscopici¹¹
3. Guarda il video della procedura per vedere come viene eseguita la procedura TORe
Qui a sopra puoi vedere il video e ingrandirlo a pieno schermo.
Tutta la spiegazione è in Italiano.
4. Risultati comprovati con la TORe
Sicurezza: uno studio retrospettivo a coorti abbinate condotto su 62 pazienti ha mostrato risultati simili e un potenziale di miglioramento della sicurezza rispetto agli approcci di revisione laparoscopica.4
Durata: studi a lungo termine hanno mostrato che la perdita di peso dei pazienti è stata mantenuta a 5 anni e a 7 anni dopo una procedura TORe.6 – 7
5. Storie di pazienti TORe
La storia di Alessia
“Dopo la TORe sicuramente ho riacquistato fiducia in me stessa e ho provato di nuovo cose che avevo lasciato nel dimenticatoio”.
6. Obesità: comorbilità correlate
L’obesità è definita come un indice di massa corporea (IMC) equivalente a 30 o superiore. La ricerca ha dimostrato correlazioni tra IMC più elevati e l’insorgenza di varie condizioni di salute croniche. Tuttavia, le soglie esatte di IMC alle quali è possibile rilevare in modo affidabile le comorbilità non sono ancora chiare. L’obesità è associata a numerose comorbilità, tra cui:
- Ipertensione
- Iperlipidemia
- Diabete mellito di tipo 2 (T2DM)
- Coronaropatia (CAD)9
La letteratura medica è ricca di pubblicazioni che evidenziano le implicazioni e le malattie associate all’attuale stabile aumento della prevalenza dell’obesità in tutto il mondo.
Un’importante fonte di preoccupazioni riguardo a questa prevalenza in aumento sono i numerosi potenziali esiti avversi scatenati dalle comorbilità associate all’obesità.10
Bibliografia
- Stime basate sui dati delle vendite interne di Apollo Endosurgery, 2019
- Dati di archivio
- Abu Dayyeh BK, et al. Endoscopic sleeve gastroplasty for treatment of class 1 and 2 obesity (MERIT): a prospective, multicentre, randomised trial. Lancet. 2022; 400(10350):441-451.
- Dolan RD, et al. Endoscopic versus surgical gastrojejunal revision for weight regain in Roux-en-Y gastric bypass patients: 5-year safety and efficacy comparison. Gastrointest Endosc. 2021;94(5):945-950.
- Jaruvongvanich V, et al. Endoscopic full-thickness suturing plus argon plasma mucosal coagulation versus argon plasma mucosal coagulation alone for weight regain after gastric bypass: a systematic review and meta-analysis. Gastrointest Endosc. 2020; 92(6):1164-1175.e6.
- Jirapinyo P, et al. Five-year outcomes of transoral outlet reduction for the treatment of weight regain after Roux-en-Y gastric bypass. Gastrointest Endosc. 2020;91(5):1067-1073.
- Meyers, et al. Gastrointestinal Endoscopy. Volume 95, No. 6S. 2022.
- Liu N, et al. Obesity and BMI Cut Points for Associated Comorbidities: Electronic Health Record Study. J Med Internet Res. 2021; 23(8): e24017.
- Panatalone KM, et al. Prevalence and recognition of obesity and its associated comorbidities: cross-sectional analysis of electronic health record data from a large US integrated health system. BMJ Open. 2017;7(11):e017583.
- IFSO-WGO: CONTENUTI DELLE LINEE GUIDA SULL’OBESITÀ 2022.
- Espinet-Coll, E., Nebreda-Duran, J., Lopez-Nava-Breviere, G., Galvao-Neto, M., Gomez-Valero, J. A., Bacchiddu, S., … & Juan-Creix-Comamala, A. (2018). Efficacy and safety of transoral outlet reduction via endoscopic suturing in patients with weight regain after a surgical Roux-en-Y gastric bypass. Revista Española de Enfermedades Digestivas (REED), 110(9), 551-557.
Per un trattamento professionale se cerchi uno specialista mettiamo a disposizione questo collegamento nell'ottica di farvorire la tua ricerca.